プロジェクトチームの活動
「つばさクリニック」の透析患者さんが元気な理由
毎日を快適に過ごしアミロイドーシスなどの透析患者さん特有の合併症を予防するには十分な透析量を確保することが重要です。最近では透析効率に優れたオンラインHDF(濾過透析)の有効性が注目されていますが、つばさクリニックでは総てのベッド(40床)でオンラインHDFが可能です。
つばさクリニックでは最新の技術を用いて、患者さんの年齢や体格などを考慮したオーダーメイド透析を行っています。
つばさクリニックには3名の管理栄養士がいます。
手作りの指導用資料などを使用し、患者さんの生活に合わせた丁寧な栄養指導を行っています。
また糖尿病療養指導士や透析技術認定士などの専門資格を持ったスタッフが多数居り、臨床症状と透析条件の関係などについて包括的な指導を行っています。


つばさクリニックは全国に先駆けて透析患者さん向けの運動療法に取り組み、多くの成果を上げています。
高齢の方やADL(日常生活動作)の低下した方でも、トレーナーが丁寧に指導させて頂きますので、無理なく効果的な運動を続けることができます。透析中に20分程度の軽い運動をすることで、導入後も元気に楽しく日常生活を送ることができます。
1年半前に腰椎骨折のため2か月間入院し、退院後は車いすを使用していた80代の女性です(透析歴24年)。
当院に帰院されてからは透析前に毎回リハビリを行い、トレッキングポールを使用した杖歩行を経て、現在は杖なしでの歩行ができるまで回復しています。
退院時は介助を必要としていた入浴も、現在は一人で入浴できるようになりました。
現在の目標は「一人で買い物に行けるようになりたい」とのことで、毎回意欲的にリハビリに取り組んでいます。
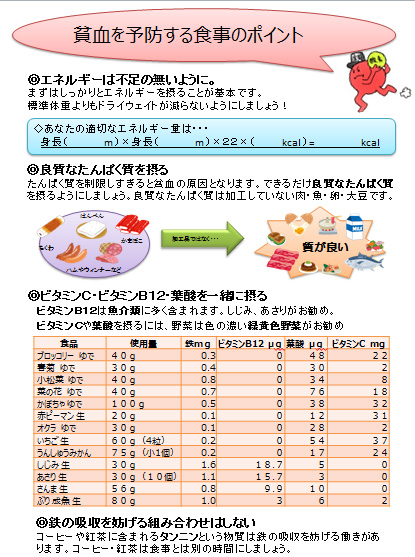
適正塩分についての栄養指導
全床で血圧計を降圧式から昇圧式へ変更しました
 自動血圧計には降圧式と昇圧式があり一般的には降圧式が使用されていますが、降圧式は測定時の無理な加圧により痛みや内出血を起こす場合があります。
自動血圧計には降圧式と昇圧式があり一般的には降圧式が使用されていますが、降圧式は測定時の無理な加圧により痛みや内出血を起こす場合があります。
最近になり必要以上に加圧することの少ない昇圧式自動血圧計が使用可能になり、当院ではこの度最新の昇圧式自動血圧計を全床に設置しました。
運動療法チーム
フットケアチームの取り組み
当院では転入直後にアセスメントシートを用いたフットチェックと患者様のセルフケア向上を目的としたパンフレットの説明を行っています。
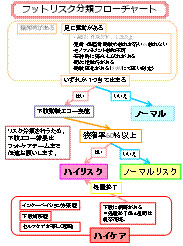

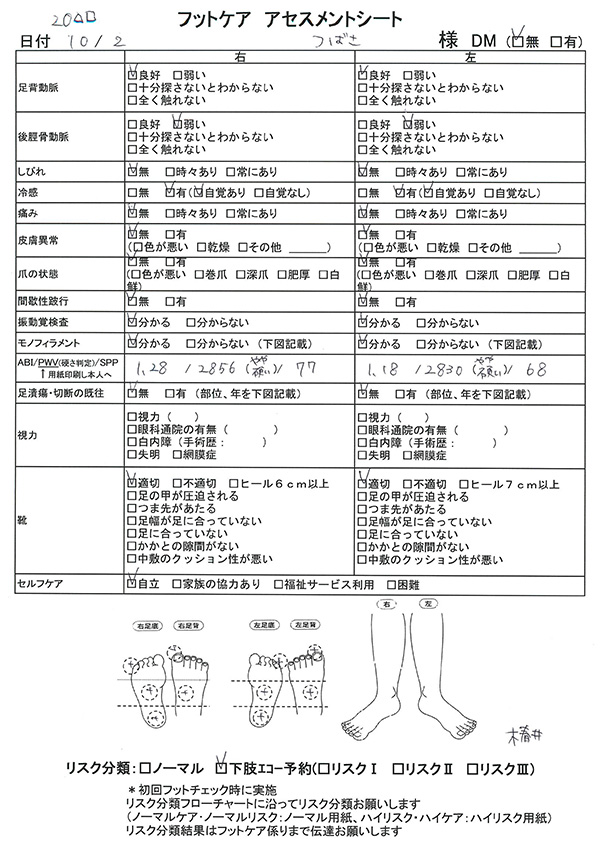
初回フットチェックの結果はリスク分類フローチャートに沿って、4段階にリスク分類しています。リスクに合わせて、週3回〜月1回の頻度でフットチェック、ABI(足関節上腕血圧比)、SPP(皮膚組織潅流圧)、PWV(脈波伝播速度)測定を実施しています。




フットチェックの結果に異常があれば当院で下肢動脈エコーを実施しています。必要時は循環器科への紹介を行い、血管拡張術や再建術を行っています。
フットチェック時にはフットケアも実施しています。肥厚した爪や胼胝処置にはグラインダーを使用しています。また、セルフケア困難な患者様にはシャボンラッピングを実施し、足の清潔保持を行っています。


CVDチームの活動
慢性腎不全ではミネラル代謝異常による血管石灰化による冠動脈狭窄や弁の石灰化による弁膜症、体内水分の貯留による心負荷による心不全、腎臓の機能が低下すると腎臓への血流を増やそうとレニンーアンジオテンシン系のホルモンが増加し血圧上昇が起こり腎臓への負担が増加します。また高血圧が動脈硬化を促す結果となり、動脈硬化、動脈の石灰化そして冠動脈の狭窄による狭心症、心筋梗塞に至る可能性があります。心臓と腎臓のつながり(心腎関連)は非常に深いものがあります。
私たちCVDに関わるチームは、スタッフの情報把握を簡便にし、患者対応に結びつくよう透析されている患者さんの循環器に関わる受診歴や治療歴を一覧にすることで、次のフォローアップがいつなのか、受診の際にどのような結果だったかを見やすく整理することで回診や日々の看護の一助となるよう行っています。

院内における1次救命研修
人形を使った1次救命(BLS)の研修を行っております。いつ起こるかわからない急変に備え、人工呼吸、心臓マッサージ、その他介助などをシミュレーションすることで緊急時の対応を身に付けられるように練習する内容をスタッフで考え自主的に開催しています。
運動との関わり
運動療法により虚血性心筋症患者において8週間の運動療法により運動耐容能(Peak Vo2)、ドブタミンへの収縮反応、タリウム集積が改善するとともに、冠動脈造影上の冠側副血行路が増加することが報告されています。また運動療法は虚血性心疾患患者において、冠循環を改善し、側副血行路を促進し、抗動脈硬化作用を発揮する(狭心症・心筋梗塞のリハビリテーション 南江堂より抜粋)と言われています。
当院では透析中の運動を行っています。心機能や狭心症の状態に合わせ心負荷のかからない適度な運動を行うことで上記の効果を期待するところであります。
今後もチーム活動が全スタッフの一助となるよう工夫し患者により安全で安心を与えることができる看護を展開できるよう努力していきたいと思っております。
貧血管理(T-BEST)チーム
 腎臓は様々なホルモンを分泌しています。そのひとつに赤血球をつくるはたらきを促進するエリスロポエチンというホルモンがあります。透析患者さんは腎臓のはらたきが低下しているので腎臓からのエリスロポエチンの分泌が減り、赤血球をつくる能力が低下することで貧血になりやすくなります。
腎臓は様々なホルモンを分泌しています。そのひとつに赤血球をつくるはたらきを促進するエリスロポエチンというホルモンがあります。透析患者さんは腎臓のはらたきが低下しているので腎臓からのエリスロポエチンの分泌が減り、赤血球をつくる能力が低下することで貧血になりやすくなります。
赤血球は体の隅々まで酸素をはこぶ役割を持っています。赤血球が減り「貧血」になると、疲れやすい、動悸・息切れ、めまいなどの症状があらわれます。貧血を判断する数値としてHb(ヘモグロビン)が用いられます。
当院では貧血管理チームが中心になり医師へ貧血に関する情報提供を行っています。
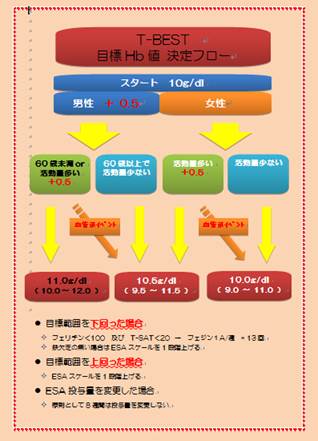
患者さんの性別、年齢、活動力を考慮し目標Hb値を10.0 10.5 11.0としています。
(右: T-BEST 目標Hb値決定フロー図)
決定した目標Hb値は患者さん、スタッフがわかるよう患者さんのネームプレートに貼付しています。
貧血の治療として透析終了時に回路からESA製剤を投与しています。 (エポエチンアルファBS、ネスプ、ミルセラ)
Hbの値をチェックしながら目標値に近づくよう(±1.0以内)ESA製剤を増減しています。
また貧血のうち9割以上を占めるのが鉄欠乏性貧血と言われるもので体内に鉄が不足し、血液中のヘモグロビンが減少して起こるものです。
この場合は鉄・フェリチン・TIBCなどの検査結果をふまえフェジンといった鉄剤を投与して対応しています。
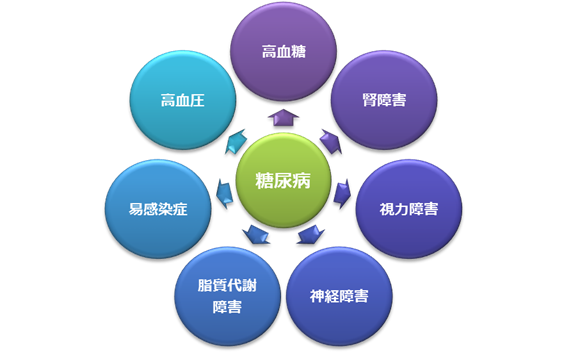
糖尿病チーム
 糖尿病性腎症は透析導入の原因疾患の第1位です。現在透析患者さんの37.6%(115,118人)が糖尿病です。
糖尿病性腎症は透析導入の原因疾患の第1位です。現在透析患者さんの37.6%(115,118人)が糖尿病です。
(日本透析医学会「図説 我が国の慢性透析療法の現況」2013年末の報告)
糖尿病の合併症(視力障害、神経障害など)の発症進展予防のため、また心臓・脳血管疾患の予防のため、透析治療を開始した後も血糖値のコントロールは大変重要です。
『血液透析患者の糖尿病治療ガイド2012』において推奨されている血糖コントロールの暫定的目標値
随時(透析前)血糖値180~200 mg/dl未満
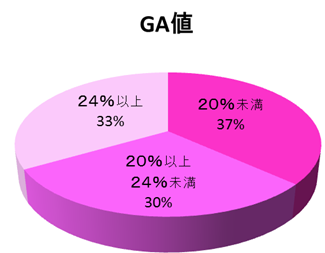 GA値*20.0%未満(心血管イベントの既往歴を有し、低血糖傾向のある対象者24.0%未満)
GA値*20.0%未満(心血管イベントの既往歴を有し、低血糖傾向のある対象者24.0%未満)
*GA(グリコアルブミン)値
:採血の1か月前(特に直近の2週間前)から採血までの平均血糖値
糖尿病チームは糖尿病患者さんの検査データを毎月抽出し、血糖コントロールの上昇がみられる場合に、服薬・インスリン注射の確認、食事相談を行なっています。また、継時的変化が分かるように半年~1年に1回程度グラフ化したものをお渡ししています。短期的だけでなく、長期的な振り返りをおこなうとこで、血糖値が良好に管理できている患者さんが多くいます。
VA(シャント)チーム
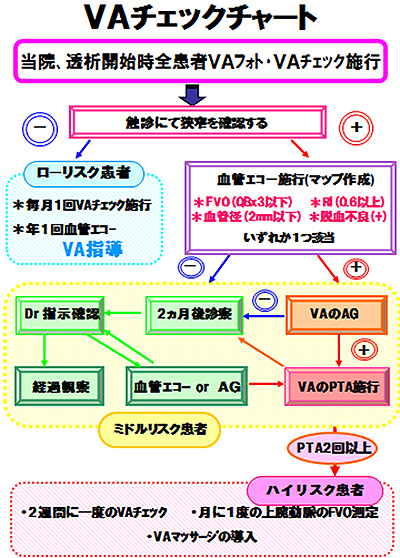
シャントプロジェクトチームは2007年に発足、VAチェックの実施、VAマップ作成、VAエコー施行時透析室スタッフが同席し情報共有を行うなど活動を行っています。またスタッフ1人でのエコー下穿刺を可能としました。
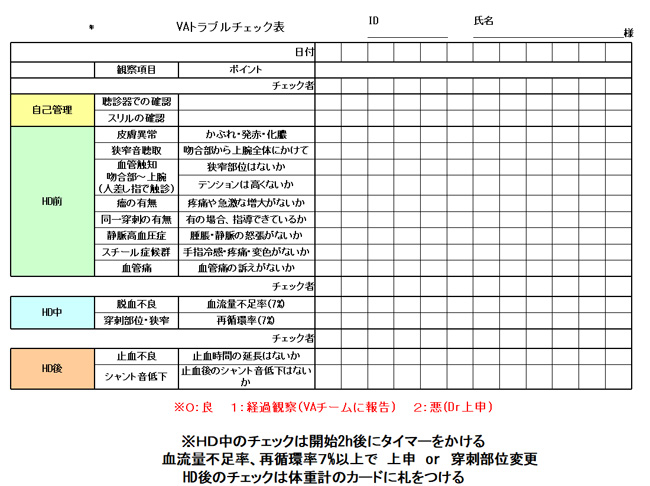
チェックチャートを使用し、シャントトラブルを早期に発見、迅速に医師への報告と対応ができるようにしています。
シャントエコーの見学

エコー下穿刺のトレーニング

スタッフへの指導や情報提供を行っています。

患者さんへは自己管理の重要性について解り易く説明しています。
シャントマップ

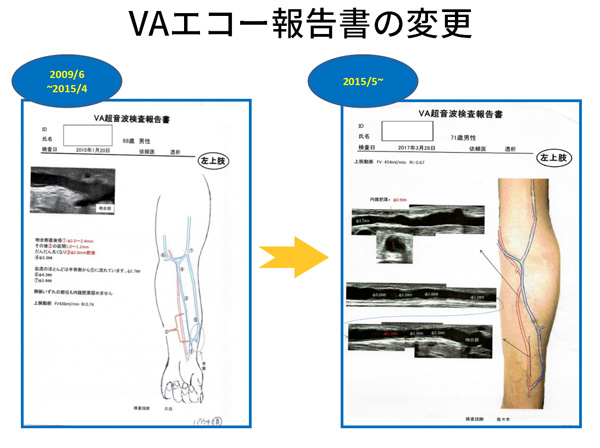
VAエコー報告書の変更
VAトラブルチェック表
栄養サポートチーム
~管理栄養士の働き~
近年透析患者の低栄養は大きな問題となっています。透析患者の栄養状態は生命予後やADL(日常生活動作)と密接に関係しています。私たち管理栄養士は、日々の食事や体調管理、また定期的な栄養評価を行うことで、日常生活をより元気に暮らしやすくして頂けるよう栄養管理を行っています。
回診に同行
つばさクリニックには管理栄養士3名おり、検査結果日だけではなく毎日回診につきます。患者ひとりひとりの生活状況、状態の変化を細かく知ることで適切なアドバイスを行い、患者の体重減少や低栄養状態を防ぐよう努めています。
 ■回診での様子
■回診での様子
食事だけでなく、本人の生活状況も伺いADLの低下を防ぎます。
患者指導
 ■栄養指導の様子
■栄養指導の様子
血液検査結果の返却日には患者と共に食事を振り返ることで一緒に原因を探していきます。
必要な知識は何度でも一緒に確認していきます。
 ■患者からの質問にはその場ですぐ対応
■患者からの質問にはその場ですぐ対応
検査結果返却日以外でも、質問はその場で随時お答えしています。

■透析中のビデオ上映
患者全員に対しての栄養指導として、勉強DVDを作成して備え付のビデオプレイヤーにて上映し、患者の理解を深めます。

(リンに関するDVD) (減塩に関するDVD)
■待合室の掲示
患者が入室前の時間に見て学ぶことができるようにポスターを掲示しています。

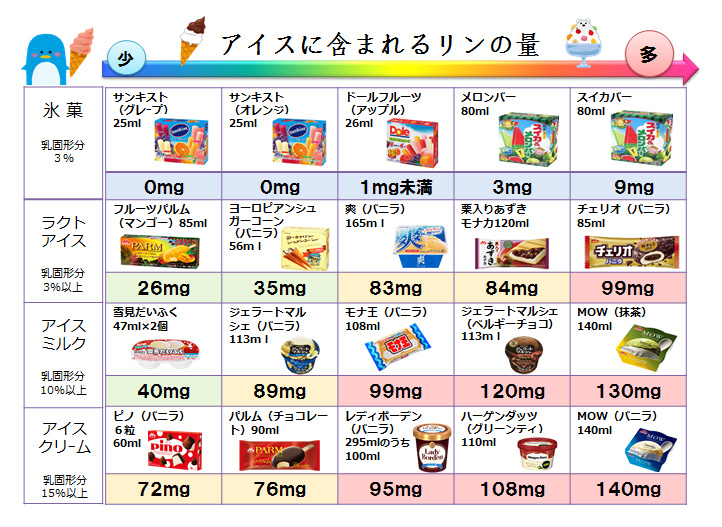 (口腔ケアのポスター) (アイスに含まれるリン含有量についてのポスター)
(口腔ケアのポスター) (アイスに含まれるリン含有量についてのポスター)
■患者個々への対応
個人へ対応した資料も随時作成します。
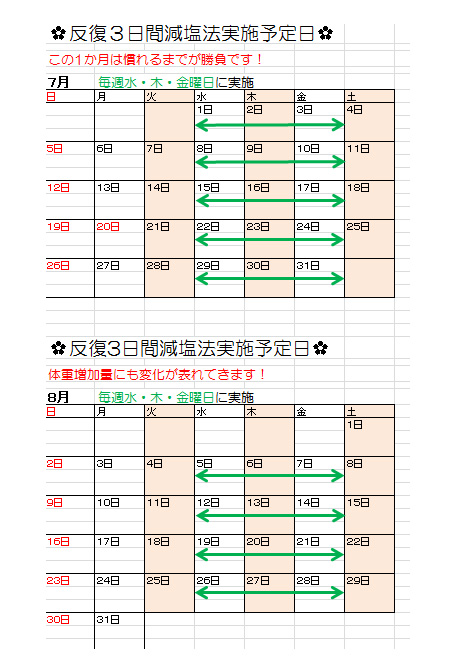
(反復3日間減塩法実施日) (旅行中の食事のアドバイス)
■説明資料
患者がより分かりやすく理解できる資料作りを心掛けています。
おやつの日
月に1回おやつの日を設け、季節の果物や、食欲低下防止のメニューなどを提供しています。
日頃果物を我慢している患者さんには良い機会となり、また1回のカリウム量の目安となる良い教材となっています。
■おやつの例
CKD-MBDチーム
 透析患者のミネラルと言ってもいろいろありますが、やはり重要なのはリンです。
透析患者のミネラルと言ってもいろいろありますが、やはり重要なのはリンです。
日本透析医学会のガイドラインでも優先順位はP>Ca>PTHになっています。
血清リン値を低下させる良い方法はないか?
リンが高値だとなぜ良くないか?
リンが上昇するメカニズム等をスタッフが理解して正しい知識で患者さんへフィードバックする目的で日々活動しています。
リンを低下させる良い方法
- バランスの良い食事
- 有機リンはOK、無機リンはNG
- リンたんぱく質比の低い食事
- 十分な透析量の確保
- リン吸着薬の正しい服用
などを分かりやすいオリジナルの図を作成(下図)

日本透析医学会の9分割図は医療従事者向けの為の、患者指導を円滑に行えるよう につばさクリニックバージョン『CP9』を作成、(下図)
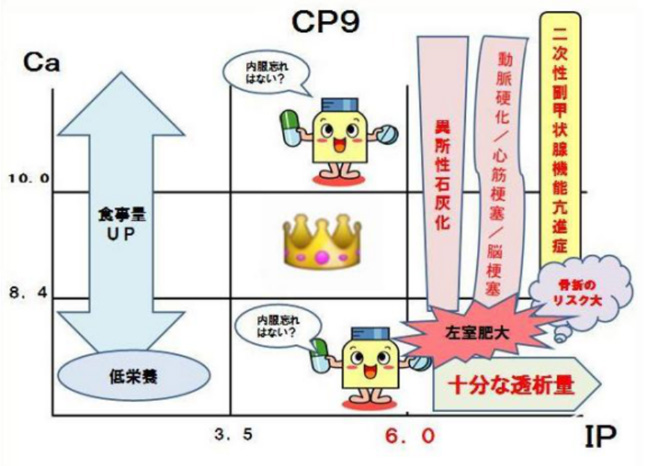
中央(王冠)になるためのアドバイス
- リンの低い患者には食事量アップ、PEWの危険性
- 若年者には十分な透析量を確保(血流UPや透析時間の延長など)
- 適正なリン吸着薬の使用、服薬アドヒアランスの向上
などをアドバイス
定期採血の毎、全患者を対象に達成率の集計とプロップグラフの作成を行っています(下図)
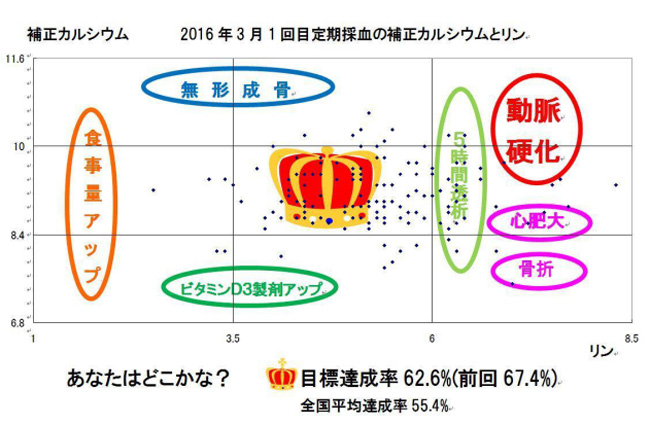
この図を指導に使用しています。最近は患者さんとの会話でも自然に『今回も王冠だった!』など、患者さんの意識の向上もみられました
※基準値内達成率も2017年は年間平均67.5%でした(2015年末全国平均55.4%)
最後に、スタッフ向けに、リンが上昇するメカニズムや予後の改善に向けて
- 保存期のリン上昇のメカニズム
- FGF23や活性型ビタミンDやklothの関係
- FGF23による心筋拡張などの心血管系リスク、石灰化による高血圧や動脈硬化など の最新情報の伝達や院内勉強会を開催
「リンを制するものが透析を制する!」、リンを制して楽しい生活をおくりましょう!
当院の防災対策について
透析中の災害時における安全確保と避難経路について

毎年全館が共同で災害時の避難訓練を行っています。
透析治療中に災害が起きたことを想定して、スタッフは全ての患者さんの緊急離脱が安全に速やかに行えるよう訓練しています。
避難時にエレベーターが停止した際にも担架での搬送が出来るよう訓練しています。
自宅や職場などで災害が起きた時の連絡方法と対応について
当院では毎月一日に「NTT災害伝言ダイアル171」を使用した練習を行っています。災害が起きた時に慌てずに使用できるように、毎月スタッフが録音したメッセージを患者さんに聞いて頂きます。
当院で透析が受けられない場合は他施設でも安全に透析が受けられるよう、透析条件を記載した患者カードを作製し常時携帯して頂いております。
避難中の食事については、十分なエネルギー確保と塩分カリウムを考慮した「災害食」を提案しております。